La enfermedad
cerebrovascular es la tercera causa de
muerte en los países desarrollados tras
la enfermedad cardiaca coronaria y el
cáncer (sumando todos los tipos de
éste). Esto nos da una idea de la
relevancia de esta patología y la
importancia de un diagnóstico adecuado y
precoz, el cual puede mejorar las tasas
de morbilidad y mortalidad.
Se define la enfermedad
cerebrovascular (ECV) como la
interrupción, tanto por mecanismos
isquémicos como hemorrágicos, de la
llegada de sangre a cualquier parte del
cerebro. También se le conoce como
accidente cerebrovascular (ACV) o
ictus.
Clasificamos el ACV en
dos grandes bloques: ACV de origen
isquémico y ACV de origen hemorrágico.
El ACV de tipo isquémico
supone el 75-80% de los ictus
y en él hemos de diferenciar dos tipos
según su intensidad y duración: el AIT y
el infarto, según la duración de los
síntomas. En el infarto la duración es
mayor de 24 horas y existe lesión
objetivable por neuroimagen.
La arteria cerebral media
(ACM) es el vaso más frecuentemente
afectado en los ictus isquémicos.
Lo más frecuente es que se produzca por
un embolismo arterio-arterial o cardíaco
o que sea criptogenética. Más rara es la
aterotrombosis in situ (intracraneal).
La clínica puede ser muy florida debido
al gran territorio vascularizado por
esta arteria, el cual comprende zonas de
los lóbulos frontal, parietal y
temporal.
Entre las alteraciones
que se pueden apreciar, si se afecta el
hemisferio dominante, encontramos:
o
Afasia que puede ser de
Wernicke, de Broca, o global, según el
territorio afectado.
o
Hemiparesia y
hemihipoestesia contralaterales de
predominio faciobraquial.
o
Hemianopsia o
cuadrantanopsia contralaterales.
o
Desviación oculocefálica
hacia el lado de la lesión.
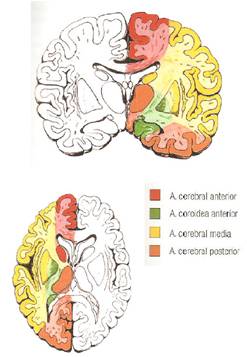
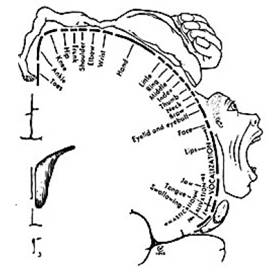
Irrigación de los
territorios cerebrales
Homúnculo de Penfield.
Comparando ambas imágenes
entenderemos las variadas
manifestaciones clínicas que se
presentarán según qué tipo de arteria
esté afectada.
La isquemia produce
necrosis al privar a las neuronas de
glucosa, que a su vez impide la
producción de (ATP) en las mitocondrias,
lo que lleva a un fallo en las bombas de
membrana y a la despolarización de las
neuronas. La isquemia moderada, como la
que se observa en la zona de penumbra
isquémica, favorece la muerte por
apoptosis, donde las células se
destruyen días o semanas después.
Diagnóstico.
Aunque la historia
clínica y el examen neurológico son casi
siempre suficientes para hacer el
diagnóstico de apoplegía, la crucial
diferenciación entre ictus hemorrágico e
isquémico sólo puede establecerse con
neuroimágenes.
La llegada de la TC a
principios de los 70 facilitó
gradualmente el diagnóstico y manejo de
los ACV. Con el TC es posible establecer
un diagnóstico no invasivo y fidedigno,
y distinguir entre el ACV causado por
infarto y el causado por hemorragia.
Además otras lesiones cerebrales que se
podrían presentar como un cuadro de ACV,
tumor cerebral, absceso cerebral y un
hematoma subdural, podrán ser claramente
diferenciadas en el examen con TC.
La TC simple puede ser
patológica en las primeras 3 h del
episodio en el 75% de los pacientes con
infarto de la arteria cerebral media (ACM).
Los signos precoces incluyen
hipodensidad o edema tisular focal en la
sustancia gris de la corteza cerebral y
núcleos de la base.
Entre las 8 y 24 horas
después del comienzo de los síntomas
isquémicos, la TC sin contraste revela
una tenue pérdida de la diferenciación
de sustancia gris y blanca en el área
del infarto, mostrando una hipodensidad
media afectando principalmente a la
sustancia gris profunda y al córtex.
Esta hipodensidad se distingue mejor
después de unos días y adopta una forma
triangular con la base en la superficie
del cerebro y se confirma en el
territorio vascular de la arteria
ocluida.
Tratamiento.
La causa de la
obstrucción es, en la gran mayoría de
ictus is- quémicos, de origen trombótico.
Nuestro objetivo es claro: restaurar el
flujo sanguíneo cerebral precozmente,
evitando el daño irreparable de la
isquemia mantenida. La eliminación del
obstáculo se realiza mediante fármacos
(trombolíticos) o mediante catéteres
intravasculares.